Psychopharmakologie
Therapeutisches Drug Monitoring (TDM) - Indikationen [13] :')
Indikationen für TDM
Psychopharmaka im Alter - Pharmakokinetik
Psychopharmaka im Alter
Spezielle Aspekte der Psychopharmakotherapie
Rebound-Effekt
► Erhöhte Empfindlichkeit auf körpereigene Botenstoffe
► z.B. bei Benzodiazepinen & Antipsychotika (nicht bei SSRI's)
KiJu - Behandlungsindikation für Pharmakotherapie:
Behandlungsindikation für Pharmakotherapie:
Unmittelbare Indikation
Notfälle
Pharmakodynamik - Rezeptorbindung
Wie sind Unterschiede in Wirkprofil und Nebenwirkprofil von Pharmaka erklärbar? [2]
durch Unterschiede in
KiJu - Therapie der ADHS
ADHS - Bausteine der Standard-Therapie
► Notwendigkeit für neue Interventionsstrategien
Atypische Antipsychotika
Antidepressiva – Nebenwirkungen
Antidepressiva – Nebenwirkungen
KiJu - Pharmakotherapie
Aufgrund von Off-Label/ Unlicensed - Anwendung
► Kinder und Jugendliche haben eine höheres Risiko für unwirksame Pharmakotherapie und UAW
KiJu - Psychopharmakotherapie
Veränderte Pharmakokinetik - Physiologische/ metabolische Besonderheiten
Veränderte Pharmakodynamik
Ursache:
Konsequenz:
Pharmakodynamik
Stimmungsstabilisatoren – Lithium
Lithium
Wirkung
KiJu - Neuropharmaka - Zusammenfassung/ Zu Beachtendes
Zusammenfassung
Pharmakokinetik - Distribution
Distribution
Schwangerschaft & Psychopharmakotherapie - Empfehlungen [8]
Empfehlungen
KiJu - Unterscheidung von Zulassungsbereichen [2]
Unterscheidung von Zulassungsbereichen
Typische Antipsychotika
Wirkung
Nachteile
Pharmakodynamik - Wichtige Neurotransmitter und Psychopharmaka [8]
Antipsychotika - Mögliche NW
Mögliche Nebenwirkungen
KiJu - Zulassungsstatus von Neuropsychopharmaka
Klinische Realität ► Großteil der in D. verwendeten Psychopharmaka offiziell nicht für KiJu zugelassen!
Zulassung ► meist ab 18 Jahre und älter - altersbezogene Indikation
Ausnahmen ► Methylphendidad (ADHS), SSRIs - Fluoxetin (ab 8 J., Depression), Sertralin (6-17 J., Zwänge), Fluvoxamin (ab 8 J., Zwangserkr.)
Einnahmedauer, Risiko für Rehospitalisierung/ Tod, Absetzen der Medikation
► Risiko für Rehospitalisierung/Tod nimmt bei Absetzen der Medikation zu in Abhängigkeit von der Dauer der Einnahme
Ursache:
Psychopharmaka und Fahrtauglichkeit
Psychopharmaka und Fahrtauglichkeit
Empfehlung:
Depression im Alter - Potenziell inadäquate Medikation (ADs) im Alter
Potenziell inadäquate Medikation im Alter
Schwangerschaft und Stillzeit - Pharmakotherapie Pro's & Con's
Argumente für eine Psycho-Pharmakotherapie
Argumente gegen eine Psycho-Pharmakotherapie
Atypische Antipsychotika - Beispiele
Elektrokonvulsionstherapie (EKT)
Allgemeine Aspekte der Pharmakotherapie bei KiJu
Allgemeine Aspekte der Pharmakotherapie bei KiJu
Pharmakokinetik - Metabolisierung
Enzyminhibitoren ► hemmen enzymatische Aktivität
Enzyminduktoren ► erhöhen enzymatische Aktivität
► können so pharmakokinetische Wechselwirkungen verursachen (Wechselwirkungs-Checks empfohlen, z.B. PSIAC)
Beispiel:
KiJu - Entwicklungs-/ Reifevorgänge und Wirksamkeit
Wichtige Indikationen für Antipsychotika
Indikationen für Antipsychotika
ADHS - LDX Wirkmechanismus
LDX Wirkmechanismus
Antidepressiva
Allgemeines zur Wirksamkeit
Psychopharmaka im Alter - Pharmakodynamik
Psychopharmaka im Alter - Pharmakodynamik
Antidepressiva – Übersicht der Substanzklassen
Mittel der 1. Wahl:
Mittel der 2. Wahl:
► wegen NW-Profil
KiJu - Gründe für wenige zugelassene AN für Kinder- und Jugendliche [3]
Antidepressive - Allgemeine Therapiehinweise [4]
Allgemeine Therapiehinweise
Atypische Antipsychotika
Gemeinsamkeit aller Atypika
Unterschiedliche Mechanismen
Schwangerschaft & Psychopharmakotherapie - Geeignete Antipsychotika [4]
Geeignete Antipsychotika in SS
Stimmungsstabilisatoren
Metabolisierung - Eliminationshalbwertszeit
= Zeit, innerhalb der die Konzentration eines Pharmakons im Plasma um die Hälfte abnimmt
Antidepressiva – Vorgehen bei Therapieresistenz
Vorgehen bei Therapieresistenz
Effekte/ Wirkweise von MPH & D-AMP
Pharmakokinetik - Metabolisierung
Besondere Relevanz für Metabolisierung von Psychopharmaka

► Expression der CYP-Isoenzyme kann inter- & intraindividuell stark variieren, u.a. durch:
Pharmakokinetik - LADME
Liberation ► Freisetzung des Wirkstoffs aus Dareichungsform
Absorption ► Aufnahme in Blutkreislauf (enterale Resorption bei oraler Medikation)
Distribution ► Verteilung mit Blutstrom im Körper
Metabolisierung ► Umwandlung durch chemische Reaktionen (v.a. in Leber)
Exkretion ► Ausscheidung über Niere (90%), Leber/ Galle
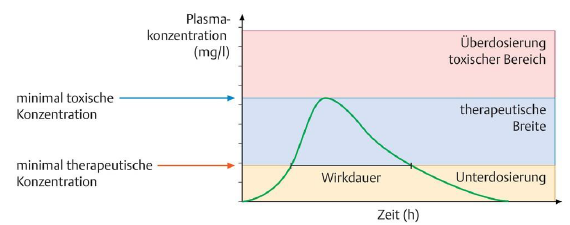
Pharmakodynamik - Therapeutische Breite
Therapeutische Breite
Stimmungsstabilisatoren – Lithium
Therapeutische Dosis
Erhöhte Intoxikationsgefahr bei
Relevante NW
Ungeplante Schwangerschaft & Psychopharmakotherapie
Ungeplante Schwangerschaft
► Ruhe bewahren & ausstrahlen